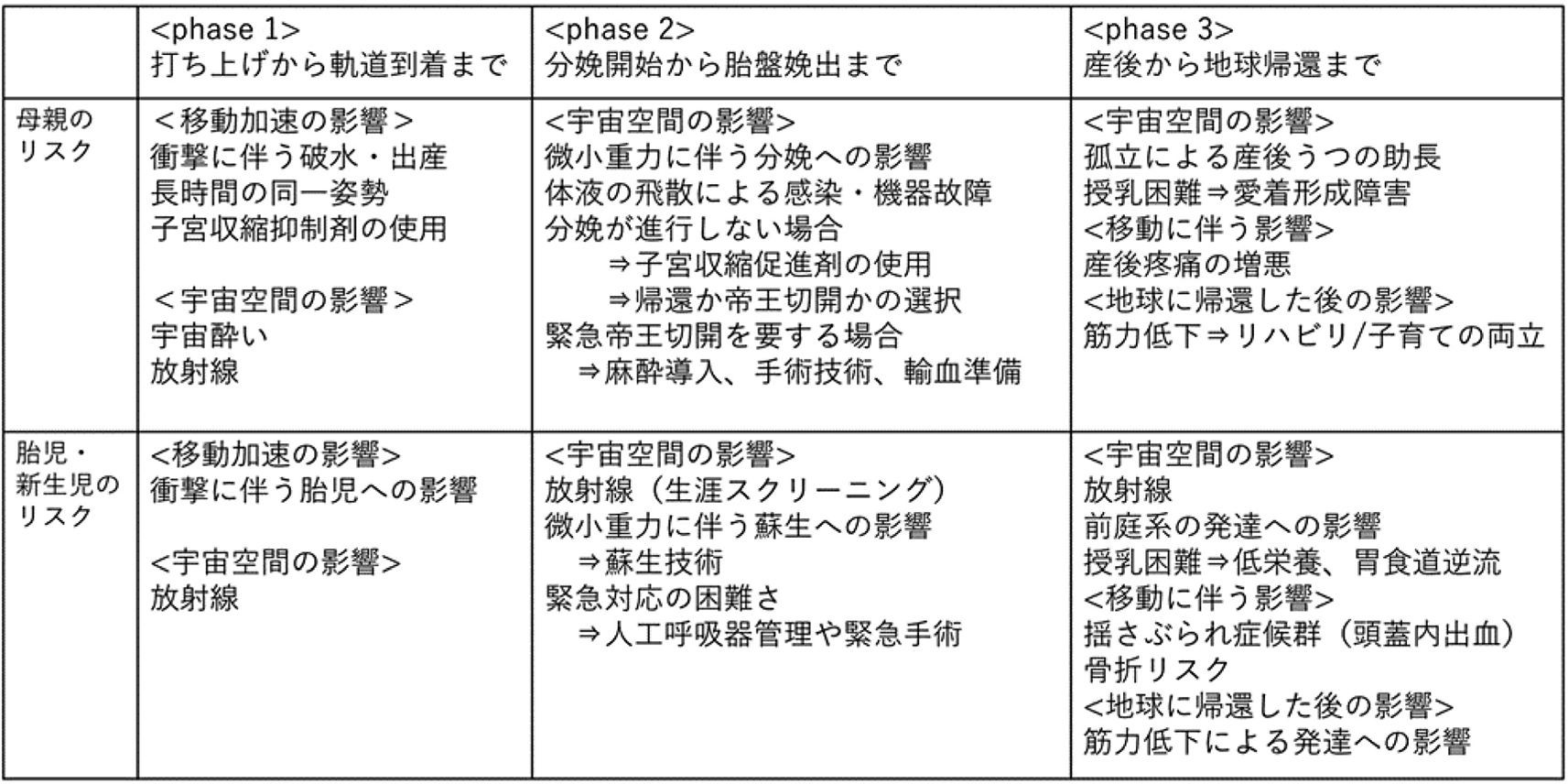
�\1�@phase���̎��Y�����X�N�Ɖۑ�

�\2�@���Y�����X�N�C�F����s�X�g���X�C�����ϗ��ɂ�����ۑ�Ƒ�iphase���̑����͈�Î҂����S�ƂȂ��ĉ�������ƂȂ�j
�F���q�����w Vol. 61, No. 2, 77-82, 2024
����
�F���ł̏o�Y�V�i���I�ɂ����Y�����X�N�}�l�W�����g�̌���
�����}����1�C3�C�����r��Y1�C���c�@�v�v2�C3
1�c��`�m��w��w���@������
2��t��w��w�@�@���B��w
3�t�@�~�[���Y�@���݂�
Perinatal risk management study based on space birth scenario
Erika Nakamura 1�C3, Shunichiro Nakamura 1, Hisao Osada 2�C3
1Department of Pediatrics, Keio University,
2Chiba University Hospital Reproductive Medicine,
3Famile Maternal Clinic Kimitsu
���^
�@2021�N�ɉF����s�̏��Ɖ��Ƃ����V���ȃX�e�[�W�ֈڍs���Ĉȍ~�C���s�҂͔N�X�������C�l�ނ̉F���ڏZ����������ттĂ���B�F���ɂ�����o�Y��,�l�ނ̉F���ڏZ�v��̎����ɕs���ȉۑ�̈�ł���B�F���ł̈��S�ȏo�Y�Ƃ����ۑ�̂��߂ɁC����܂œ��������͍s���Ă����B�������C�l�Ԃ̕�q�ɗ^����e���͖����s���ł���B�{�����́C2024�N�Ɍv�悳��Ă����I�����_��SpaceLife Origin�̃v���W�F�N�g�gMission Cradle�h�Ɋ�Â��V�i���I�ݒ��p���āC�F���ł̏o�Y�Ɋւ����w�I�ȕ����l�@���Y��/�����Ȃ̎��_����s���C�N���肤����Y�����X�N��ۑ���ו��������B���̃A�v���[�`�́C��Î҂����X�N����̓I�ɗ������C�ۑ�ւ̑���v�悵�₷���Ȃ�_�ŗL���ł������B�����d�͉��ŋZ�p�g���[�j���O��ςސl�I������C���ː��Ւf�E�l�H�d�͂�������������̂��߂̕����I�E�Z�p�I�Ȗ��C�َ��̌����ɂ��Ă̗ϗ��I�Ȗ��ȂǑ���ɓn��ۑ�̂��߁C�����_�ł͉F���ł̏o�Y�̎����͍���ł���B�܂��C�F���o�Y�̈��S���Ə����̌��S�Ȕ��B�́C���ꂩ��̋Z�p�J���Ɉˑ�����B����́C��Î҂����łȂ��C�Z�p�J���҂�F����s�m�C�����ϗ���F���@�Ɋւ����ƂƂ̑��E��A�g�ɂ���āC�ۑ�Ɏ��g�ގ������҂����B���{�͉F���Ȋw��Z�p�ւ̍v�������łȂ��C�F���ł̏o�Y��B�Ɋւ���@���̗��Ă⏅��ɂ����ďd�v�Ȗ������ʂ����Ă������Ƃ��]�܂��B�{�����͉F���ł̏o�Y�Ɋւ����w�I�m���ƃ��X�N�Ǘ��헪����邱�ƂŁC�����I�ɐl�ނ��F���Ŏ����\�Ȑ����𑗂邽�߂̊�Ղ�z�����Ƃ�ڎw���Ă���B
�@�iReceived:7 May, 2024�@Accepted:13 July, 2024�j
�@�L�[���[�h:�F���o�Y�C�F�����B�C�V�i���I
I.�@�͂��߂�
�@2021�N���疯�Ԋ�Ƃɂ�鏤�ƉF����s���{�i�����C�l�ނ̉F���ڏZ�̎��オ�ߕt���Ă���B�������C�l�ނ��F���Ő����Ă������߂ɂ́C�F���ň��S�ɏo�Y���s���邱�Ƃ��K�v�����ł���B����܂łɓ����ł̌����͍s���Ă�����̂�1�C2�j�C�F���ł̏o�Y�ƒn��ł̏o�Y�̈Ⴂ�ɂ��Ă͖��m�ɂȂ��Ă��Ȃ��B
�@���ۂɁC�I�����_�̖��Ԋ�Ƃ�2024�N�ɔD�w��400 km���ɑł��グ�C�F���D���ł̏o�Y�v���W�F�N�g���v�悵���ڂ𗁂т�3�j�B�Ƃ��낪�C�[���ȁu�ϗ��C���S���C����ш�w�I���O�v�ɑ���ۑ�������ł����f�O���ꂽ4�j�B���{�͐V�������S�����ł��Ⴂ���ł���5�C6�j�C���{�̎��Y����ÂŔ|��ꂽ�o����m�����F���ł̏o�Y�����S�ɍs�����߂Ɋ��������K�v������B
�@�����ō���C�O�q�̃v���W�F�N�g����ɉˋ�̃V�i���I��ݒ肵�C���O������q�̌��N��Q�̃��X�N��]�����čŏ������邽�߂ɁC�������ׂ���Ê���l�ނ̔z���C�ϗ��ʂȂǁC���Y�����X�N��ۑ���Y��/�����Ȃ̎��_����l�@����B
II.�@���@�@�@�@
�@�I�����_�̖��Ԋ��SpaceLife Origin���v�悵���gMission Cradle�h3�j�Ɋ�Â��C���̃V�i���I��z�肵���B
�@�Ǘ��30�Ώ����C3�D2�Y�Ŋ������͂Ȃ��B���P�b�g�ł��グ�����ɍ��킹�Čv��I�ɓ�������𓀁B��ڐA�ɂ��D�P�����B���̌�̔D�P�o�߂ɖ��͂Ȃ��B�D�P37�T��Œn���𗣗��B�n��400 km�̍��ۉF���X�e�[�V�����i�ȉ��CISS�j�փh�b�L���O��C�F���D���ŏo�Y�B�o�߂ɖ�肪�Ȃ���C�o�Y��S���ŋA�҂���B���̃V�i���I�͎��ۂ́gMission Cradle�h�̕�e�̑I�l����Q�l�ɂ��Ă���B���̂悤�ȕ�̏ǗႪ�I�肳�ꂽ���R�́C�@ ����o�Y�łȂ����ƁC�A �ߋ��̕��ؗ������w�I���X�N����r�I���Ȃ��ƍl�����邱�ƁC�B �o�Y�w�ł��蕪���J������\�����Ⴍ�F���ł̏o�Y��B������\�����ł��������ƁC���l������B
�@�V�i���I�̑S�s����3��phase�ɕ����ă��X�N��]�������B < phase 1 > ���P�b�g�ł��グ����\��̋O���ɓ�������܂ŁC < phase 2 > �F���D���ł̏o�Y�J�n����ٔՕ؏o�܂ŁC < phase 3 > �Y�ォ��n���ւ̋A�҂܂ŁC�Ƃ����B
III.�@���@�@�@��
�@��e�̃��X�N�C�َ��E�V�����̃��X�N�����ꂼ���phase���ɒ��o���C���̏�ʼnF���ł̏o�Y���\�ɂ��邽�߂ɉ������ׂ��ۑ�ƁC�l������Ώ��@�����������B�܂��C���Y�����X�N�Ŏ�Ɍ��������ۑ��\1�ɂ܂Ƃ߂��B�����āC�V�i���I�ŋ��������ۑ�����Y�����X�N�C�F����s�X�g���X�C�����ϗ��ɕ��ނ��C���ꂼ��̑��\2�ɂ܂Ƃ߂��B
�@phase 1�ɂ�����ł��傫�ȃ��X�N�́C�ł��グ�Ŕ�����������x����̂�َ��ɗ^����e���Ƃ��āC�Ռ��ɔ����j���╪���i�s���Ă��܂����Ƃł���B�l�Ԃ͗B�ꖳ��̓��s���s�������ł��邽�߁C���P�b�g�̑ł��グ���D�P�ɉe����^���邩���m�F����ɂ́C�P�ɔD�P���̓�����ł��グ�邾���ł͕s�\���ł���B�ł��グ���̕�́E�َ��̑̈ʂɂ���āC�q�{��َ��̌����ɉe��������̂��C�����U������郊�X�N�����܂�̂���]������K�v������B�ł��グ���ɔj���╪���i�s�����ꍇ�C�ł��グ��ꂽ���P�b�g�����肷��܂ł̊ԁC�i�s���Ɉ�Î҂�����ł��Ȃ����Ƃ͑傫�ȃ��X�N�ł���B�ł��グ���̕��̐i�s��h�����߂ɗ\�h�I�Ȏq�{���k�}����̓��^���K�v�ƂȂ�B�܂��C�Y�Ȉ�C�V�����Ȉオ�ł��グ���ً̋}����z�肵���g���[�j���O���J��Ԃ��s���C�K�C�h���C���E�}�j���A���쐬���s��Ȃ���Ȃ�Ȃ��B�����āC���ւ̑Ή����\�ȔD�w�p�̉F������ł��グ���̂f�t�H�[�X���y������Z�p�̊J���Ƃ������ۑ���N���A����K�v������B
�@phase 2�ł́C�����d�͋�Ԃł̕��ɂ��Č�������B
�@�܂��C�����d�͉��ł̕��ƒn��ł̕��̍��قɂ��čl����B�n��̕��ł́C�����ʂ����ؑ�2���̒Z�k�𑣂����Ƃ��ؖ�����Ă���7�C8�j�C�d�͂����𑣐i����������ʂ����Ă���B���̂��߁C�����d�͉��ł͕����i�s���Ȃ��C�������͐i�s�Ɏ��Ԃ�������\��������B���ۂɁC�F���ł̃}�E�X�̏o�Y�́C���؎��Ɏq�{���k���n���2�{�K�v�ł������Ƃ���������9�j�B�l�Ԃ̕��ɂ����Ă��Cphase 1�Ƃ͋t�̎q�{���k���i�܂̎g�p��v����\��������B�q�{���k���i�܂��g���ۂ́C�}�Ȍ����ϓ���q�{�j��Ȃǂ̏d��ȕ���p�ւ̔z�������߂���B
�@���������ɐi�s�����ꍇ���C�r���⌌�t�Ȃǂ̑̉t��U�ɂ�銴����@��̏�g���u����h���V�X�e�����K�v�ł���B����ɁC�����i�s���Ȃ��ꍇ�́C�F���ł̕�����߂Ēn���ɋA�҂��邩�C�F���ł̏o�Y��ڎw���ĉF���őҋ@����̂��C�F���Œ鉤�؊J���s�����̔��f����K�v�ƂȂ�BISS�ŋً}�鉤�؊J��v����ꍇ�ɔ����āC������A���̏����C�����d�͉��ł̎�p�̏����C�F����Ԃł̑̉t������������p�@��̊J�����s���ł���B����́C��^��Ê���������邽�߂�3D�v�����^�[�̓����⏬�^���J���ȂǁC�Z�p�J���ɑ傫���ˑ�����B
�@���ɁC�����؏o�����ۂɁC�o������̎����ċz�̒x���S�����̒ቺ�ȂǂŁC�C���m�ۂ�l�H�ċz�C���������Ȃǂ̐V�����h����v����ꍇ������B�����d�͉��̐��l�S�x�h���͉F����s�m���P�����邪10�j�C�V�����h���͂���ɓ�Փx�̍����Z�p��v����B�V�����ɋC�Ǒ}�ǂ▖���Ö��H�̊m�ۂ��K�v�ƂȂ����ꍇ�́C�Y�܂ꂽ�q���̕��S�Ǝ��Â��s����ÃX�^�b�t�̕��S���傫���Ȃ�B��q�����ꂩ�̎��Â��K�v�ƂȂ�C�F���ł̑؍݂͒����Ȃ�C��q���ɕ��S��������Ɨ\�z�����B
�@����ŁC�����d�͉��ł̏o�Y�ɂ������b�g������ƍl������B���͂�������������11�j�ł́C�����b�N�X������Ԃ�w�ɂ��ɘa���ꂽ��Ԃŕ����s���邱�Ƃ��m���Ă���C�F���ł̏o�Y�������d�͊��ɂ���ē��l�̌��ʂ��邱�Ƃ����҂����B
�@phase 3�ł́C�����d�͋�Ԃ��Y��̕�q�ɗ^����e�����l����B�����ŋ�����d�v�ȉۑ�́C�V�����̚M���̊m���C��̂̎Y�イ�C��q�̈����`���C�A�Ҏ��̏Ռ��ɂ���̂̎Y���u�ɂ̑����C�V�����h���Ԃ��nj�Q�ɂ�铪�W���o���⍜�܂̃��X�N�ł���B
�@�����ɂ��ẮC���ڕ���ōs�����~���N���g�����ɂ���邪�C�M���r�͖���������ێ����ꂽ�F���Ή��^�̗e��C���邢�̓`���[�u�ɑ����Ă����K�v������B�܂����������܂��s�����Ƃ��Ă��C�V�����͕��劇��̋@�\�����n�ł���C�����~���N�Ȃǂ̉t�̂�ێ悷�邽�߁C�ݐH���t�����N�����₷���B�F���̔����d�͋�Ԃł͋t���̃��X�N������ɍ��܂�B�܂��C�M����̒E�C�i�Q�b�v�j������Ȃ邽�߁C�q�f�̃��X�N���オ��B
�@�Y�イ���q�̈����`���ɏ�Q���o���ꍇ�ɂ͏��Y�t�E�S���t�E���_�Ȉ�̉�����K�v�ƂȂ�B���ɂ��Ή��ł��鏕�Y�t�͒��ځC�S���t��_�Ȉ�͒n�ォ��I�����C����ʂ��āC�S���I�ȃT�|�[�g�⎡�Â���邱�Ƃ��]�܂����Ǝv����B��q�����̃v���C�x�[�g�ȋ�Ԃ�n��ɂ���Ƒ��ƃA�N�Z�X�ł���悤�Ȋ��z�����K�v�ɂȂ�B�����Ēn���ɋA�҂�������C��e�̃��n�r���Ǝq��Ă̗����́C�Y�イ����������郊�X�N�ƂȂ蓾�邽�߁C�p���I����I�Ȉ玙�x�����K�{�ƂȂ�B
�@��q�̈����`���ɂ́C�n��ŃJ���K���[�P�A�i�o�Y����ɕ�e�����̋����ŐV����������s�ׁj���s����悤�ɁCskin to skin�̊ւ�肪�d�v�ł���B�V�����Ƃ̐g�̓I�ڐG�ɂ�锧�G���̉��C�d�����܂ފ��o�I�Ȍ𗬂���e�̃I�L�V�g�V�����x�������߁C���`������e�̐V�����ւ̈�������C��q�̐S�g�̌��т�����������ƕ���Ă���12�C13�j�B���̕�e�̐S�g�̕ω����F���̔����d�͋�Ԃł��N���邩����������K�v������B�n��̐V�����W�����Î��̒���o���̏d���Ƃ��̕�e��ΏۂƂ���������13�j�C�V�����̏o���̏d���Ⴍ�Ă��J���K���[�P�A�ɂ���e�̓��`����∤��������o�����ʂ��������ƕ�����B�V�����̎��ۂ̏d���������Ȃ������d�͉��̏o�Y�ł��C�J���K���[�P�A�ɂ���ē��l�̌��ʂ�Ɗ��҂����B
�@phase�S�̂�ʂ��Ă̌��O�����͕��ː��Ɣ����d�͂ɂ���Ĉ����N������锭��ƌ��N�ւ̉e���ł���B�F����ԂŎY�܂ꂽ�V�����͐��U�X�N���[�j���O���K�v�ł���B�����Ԃ̉F���؍݂ł����Ă��C���G�l���M�[���ː���DNA�ɑ�����^���C�����I�ɂ͊����`�q�ُ�̃��X�N��������\��������B�܂��C�V�����̖Ɖu�n�͖��n�Ȃ��߁C���ː��ɂ��Ɖu�n�̗}����ُ픽���̃��X�N�������B���ː��̉e�������炷���߂ɂ́C����ː��O���̑I���C�����ˑ��z�C�x���g�̉���C���ː��Ւf�Z�p�̊J�����d�v�ł���B
�@����ɁC�����d�͉��ɂ����Ă͑O��n��͔ؗ��B�ւ̉e�����傫�ȉۑ�ł���14�C15�j�B�����̌��S�Ȕ��B�C���ɉ^���⊴�o�����Ȃǂ̔]�@�\���œK������ɂ͏d�͂�v����Ɣ��B�̐��Ƃ�_�o�Ȋw�҂�͎咣���Ă���16�C17�j�C�F���̔����d�͋�Ԃɂ����Ă͐l�H�d�͂��K�v�ƂȂ�B�����̔��B�ɏd�͂�K�v�Ƃ����̓I�Ȑ����i�K����Ԃ͖��炩�ɂȂ��Ă��炸�C�F���ł̑؍݊��Ԃɂ���Ă��e���̍��͂��邩������Ȃ��B�{�Ǘ�̏ꍇ�͉��S�����@�Ȃǂ̏��^�l�H�d�͑��u�̓��������߂���B
�@�����āC�ϗ��̊ϓ_����݂�ƁC���ɂ͕�q���ꂼ��Ƀ��X�N�����C����̈ӎv�ʼnF���ł̕���I��������e�ƈႢ�C�َ��E�V�����ɂ͂��̑I�������Ȃ��B�n���ɂ���Ώ��������V�������F���ŏ�����Ȃ������ꍇ�̗ϗ��I����������ŁC�َ��̌�����������Ǝ�舵�����ƁC�n���ɋA�҂�������C�������B�̊m�F���Q�̃t�H���[�������I�ɍs���K�v������B�ϗ��C�@���C�Z�p�J���C�F����s�m�C��Õ���ȂǑ��E�킪�A�g���āC�F���o�Y�̋K�͂ƋK�����쐬���C��������炷�邱�Ƃ����߂���B


IV.�@�l�@�@�@�@
�@�{�����͌��݂̋Z�p�ƉF�����̌���I�ȗ����Ɋ�Â��Ă���C���ۂ̉F���ł̏o�Y���������S�ɍČ��ł��Ă���킯�ł͂Ȃ��B�����f�[�^��Ȃ����̂́C�F���ł̏o�Y�Ɋւ����w�I�l�@���w�p�I�ɑ̌n�����C�����̉F���ł̏o�Y���������邽�߂ɐV���Ȋ�Ղ�z�����̂ł���B
�@�����_�ł́C�\�z������q�̌��N��Q�C�����d�͉��ŋZ�p�o����ςސl�I�����C���ː��Ւf��l�H�d�͂ȂǕ����I�E�Z�p�I�ȉۑ��َ��̌����Ƃ������ϗ��I�Ȗ��ȂǁC�����Ɏ����Ă��Ȃ�����ɓn��ۑ�̂��߁C�F���ł̏o�Y�̎����͍���ł���B
�@�ł͂Ȃ��C���ʂ��鑽���̉ۑ肪�����Ă����C�l�ނ͉F���ł̏o�Y��ڎw���̂��낤���B�܂��C�l�Ԃ̉F���i�o�C�܂茎��ΐ��ȂǑ��̓V�̂ɍP�v�I�ȋ��Z�n�����ɂ́C���n�ł̐��B�Əo�Y���s���Ƃ����C�F���T���g��̎��_������B�����āC�n���̐l�������⎑���̌��E����C���̉����@�Ƃ��ĉF���ɐV���Ȑ��������L����Ƃ����l�������邾�낤�B����ɂ́C���ː�������d�͂Ȃljߍ��ȏ������Ől�Ԃ̔���ƌ��N�Ɋւ��闝����[�߂邱�ƂŁC�n��ł̎��Y����ËZ�p��m���̌���Ɋ�^����\�������o���ꍇ������B
�@�Ⴆ�C2024�N����Space Born United�Ɩ������߂��I�����_�̃X�^�[�g�A�b�v��Ƃ́C�D�P������e���F���ɑ��荞�ݏo�Y������̂ł͂Ȃ��C��̎��_����i�K�I�Ƀ~�b�V�������s���C�n���O�ł̐��B���\�ɂ���Z�p�̊J���ɑǂ����18�j�B��w�C�ϗ��C�Z�p�C�@���̐��ƂƘA�g���C2028�N�܂łɃ}�E�X�זE��q�g�̊��זE������ꂽ��C�ŏI�I�ɂ͐l�Ԃ̐��B�זE��p�����~�b�V�������v�悵�C�F���ŎE���炵�����n���ɖ߂��\�肾�B���̌v��́C�̊O�̋Z�p���ǁC������|�{��Ⓚ���ۑ��Z�p�̍Đv�ȂǂŁC�n��̐��B�Z�p�̉��P�ɍv�����邱�Ƃ����҂���Ă���B
�@���̂悤�Ȓn���O�̏o�Y��B�Z�p�̊J���̓Z���V�e�B�u�Ȍ�������ł���C�����̗D��x�⎑���̌���ɉe�����₷�����߁CNASA�⑼�̐��{�̉F���@�ւ̐��B���������łȂ��C���ԎY�Ƃ�����̌��������[�h���Ă����\��������B
�@���ꂩ��́C���Y������̉F����w�̐i�����n��ł̈�ËZ�p�⎡�Ö@�̔��W�ɍv������\���ɂ��Ă��l����K�v������B���ہC���B�͂���܂łɗl�X�ȉF����w�̉��b�ɗa�����Ă����B�Y�ȗ̈�ł͎Y��o���̎��Âɗp����X�[�c19�C20�j��C�f�o�C�X�ɂ��ُ�̑�������21�j�C���u���ÁC���זE�����C�V�����̈�ł͒�_�f���������]�ǂ̎��Â̓K���ƂȂ��̉��Ö@22�j�Ȃǂ�������B�F����w���������e頏ǂ�؈ޏk�Ƃ���������Ҏ��Â݂̂Ȃ炸�C���Y����ÂɂƂ��Ă��g�߂Ȃ��̂ł���ƍL���F�m����邱�Ƃ͑�ł���B��Î҂��͂��߁C��葽���̐l�̊S���C�l�X�Ȏ��_����̃��X�N�}�l�W�����g�Ɍq����C�F���ł̏o�Y�Ɛ��B�Ɋւ�鐶���ϗ���@���̐����Ɍ����Ċ����Ȉӌ������킳���悤�ɂȂ�B
�@�Ō�ɐl�ނ��F���ł̏o�Y��ڎw�����ɂ̗��R�́C�l�ނ̑����ƌ����邩������Ȃ��B�n����̍ЊQ��j�푈�̃��X�N���l����ƁC�F���ɐl�ނ̈ꕔ���ڏZ�����邱�Ƃ́C�l�ޑS�̂̐������m�ۂ��邽�߂̎�i�Ƃ�������B���ْ݂̋��x�̍������ۏ�ł́g�F���ł̏o�Y�Ɋւ���Z�p�h���m�����邱�Ƃ��C���Ɛ헪�̈�ƂȂ蓾��B�����_�ł́C�F���ł̏o�Y��B�Ɋւ���@�������݂��Ă��炸�C�ϗ������ĉF���ł̏o�Y�E���B�̎����𑱂��鍑���o�Ă���ꍇ�ɒ��ӂ��Ȃ���Ȃ�Ȃ��B�F���ł̐l�Ԃ̏o�Y�͉��������̘b�̂悤�ł����āC���ۂ͂��������Ȃ��o�����ƂȂ蓾��B���{�͉F���Ȋw�ƋZ�p�̔��W�݂̂Ȃ炸�C�F���ł̏o�Y�Ɛ��B�ɂ܂��@���̗��Ă⏅��ɂ��Ă��C���ێЉ�̒��Ń��[�_�[�V�b�v���ʂ����Ă����Ƃ����߂���B
V.�@���@�@�@��
�@�l�ނ��F���ň��S�ɏo�Y���邽�߂ɂ́C�����ɋN���镪�̌o�߂ƉF����s�̍s����g�ݍ��킹�C3��phase�ɕ�������Ń��X�N�}�l�W�����g���s�����Ƃ��K�v�s���ł���B�z��V�i���I��p���邱�Ƃɂ��Cphase���̕�q�̌��N��Q�C�l�I�����C�����I�E�Z�p�I�ۑ��ϗ��I���ȂǁC�N���肤��ۑ���ו����ł����B����͖{�����Ŗ��炩�ɂȂ����ۑ���C��Î҂݂̂Ȃ炸�Z�p�J���҂�F����s�m�C�����ϗ��w�ҁC�@���̐��Ƃ��܂߂����E��Ō����������邱�Ƃ��d�v�ł���B
VI.�@���v����
�@�{�����Ɋւ��ĕ��ׂ����v�����͂Ȃ��B
�@�{�̗v�|�́C��67����{�F���q�����w���ɂĕ����B
VII.�@�Ӂ@�@�@��
�@�F����w�̎��Y���E�����̈�̌����ɂ��Ă����������������h�q��ȑ�w�Z�̓��c�^�h�搶�ɐS���犴�Ӑ\���グ�܂��B
����
| 1�j | Wolgemuth, D.J., Herrada, G., Kiss, S., et al.:Vertebrate development in the environment of space:models, mechanisms, and use of the medaka.�@Gravit Space Biol Bull. 10�i2�j, 97-109, 1997. PMID:11540126. |
| 2�j | Proshchina, A., Gulimova, V., Kharlamova, A., et al.:Reproduction and the Early Development of Vertebrates in Space:Problems, Results, Opportunities.�@Life �iBasel�j. 11�i2�j, 109, 2021. https://doi.org/10.3390/life11020109. |
| 3�j | Edelbroek, E., Mission, Cradle.:Human childbirth in space by 2024 �mInternet�n.�@SpaceLife Origin;2024.�@Available from:https://www.globenewswire.com/news-release/2018/10/23/1625702/0/en/.SpaceLife-Origin-Announces-Human-Conception-and-Childbirth-in-Space.html �mAccessed May 1, 2024�n. |
| 4�j | O�fKane S., Startup�fs plan to deliver baby in space halted over �gserious ethical, safety and medical concerns�h �mInternet�n �@The Verge. Jul 4, 2019.�@Available from:https://www.theverge.com/2019/7/3/20680006/space-birth-startup-project-ceo-serious-ethical-safety-medical-concerns-halt �mAccessed May 1, 2024�n. |
| 5�j | World Bank.�@Mortality rate, neonatal �iper 1,000 live births�j-Japan. Available from:https://data.worldbank.org/indicator/SH.DYN.NMRT?locations=JP �mAccessed May 1, 2024�n. |
| 6�j | UNICEF DATA.�@Japan-Demographics, Health & Infant Mortality. Available from:https://data.unicef.org/country/jpn/�mAccessed May 1, 2024�n. |
| 7�j | Berta, M., Lindgren, H., Christensson, K., et al.:Effect of maternal birth positions on duration of second stage of labor:systematic review and meta-analysis.�@BMC Pregnancy and Childbirth. 19�i1�j, 466, 2019. |
| 8�j | Healy, M., Nyman, V., Spence, D., et al.:How do midwives facilitate women to give birth during physiological second stage of labour?�@A systematic review. PLoS ONE. 15�i7�j, 2020. |
| 9�j | Ronca, A.E., Alberts, J.R.:Physiology of a microgravity environment selected contribution:effects of spaceflight during pregnancy on labor and birth at 1G.�@J Appl Physiol. 89�i2�j, 849-854, 2000. |
| 10�j | Hinkelbein, J., Kerkhoff, S., Adler, C., et al.:Cardiopulmonary resuscitation �iCPR�j during spaceflight-a guideline for CPR in microgravity from the German Society of Aerospace Medicine �iDGLRM�j and the European Society of Aerospace Medicine Space Medicine Group �iESAM-SMG�j.�@Scand J Trauma Resusc Emerg Med. 28�i1�j, 108, 2020. |
| 11�j | Burns, E., Feeley, C., Hall, P.J., et al.:Systematic review and meta-analysis to examine intrapartum interventions, and maternal and neonatal outcomes following immersion in water during labour and waterbirth.�@BMJ Open. 12�i7�j, 2022. |
| 12�j | Badr, H.A., Zauszniewski, J.A.:Kangaroo care and postpartum depression:The role of oxytocin.�@Int J Nurs Sci. 4�i2�j, 179-183, 2017. |
| 13�j | Boundy, E.O., Dastjerdi, R., Spiegelman, D., et al.:Kangaroo Mother Care and Neonatal Outcomes:A Meta-analysis.�@Pediatrics. 137�i1�j, 2016. |
| 14�j | Carriot, J., Mackrous, I., Cullen, K.E.:Challenges to the Vestibular System in Space:How the Brain Responds and Adapts to Microgravity.�@Front Neural Circuits. 15, 2021. |
| 15�j | Iwase, S., Nishimura, N., Tanaka, K., et al.:Effects of Microgravity on Human Physiology. �mInternet�n.�@Beyond LEO-Human Health Issues for Deep Space Exploration.�@Intech Open, 1-22, 2020.�@Available from:http://dx.doi.org/10/5772/intechopen.90700 �mAccessed May 1, 2024�n. |
| 16�j | De Jager M., Efimov O., Efimova V.:GRAVITY- A missing link in child development. Johannesburg:Mind Moves Institute Publishing. 9-38, 2020. |
| 17�j | Kohn, F.P.M., Koch, C., Ritzmann, R.:The Effect of Gravity on the Nervous System. �mInternet�n.�@Into Space-A Journey of How Humans Adapt and Live in Microgravity.�@Edited by Thais R, Intech Open, 6, 87-101, 2018.�@Available from:http://dx.doi.org/10.5772/intechopen.74715 �mAccessed May 1, 2024�n. |
| 18�j | Edelbroek, E.�@Space Born United. �mInternet�n.�@2024.�@Available from:https://www.spacebornunited.com �mAccessed May 1, 2024�n. |
| 19�j | UNICEF.�@Non-pneumatic Anti shock Garment �iNASG�j.�@Available from:https://www.unicef.org/innovation/non-pneumatic-anti-shock-garment-nasg �mAccessed May 1, 2024�n. |
| 20�j | NASA SPINOFF.�@Pressure Garments Save New Mother�fs Lives.�@Available from:https://spinoff.nasa.gov/Spinoff2016/hm_2.html �mAccessed May 1, 2024�n. |
| 21�j | Alim, A., Imtiaz, M.H.:Wearable Sensors for the Monitoring of Maternal Health-A Systematic Review.�@Sensors �iBasel�j. 23�i5�j, 2411, 2023. |
| 22�j | Antonucci, R., Porcella, A., Pilloni, M.D.:Perinatal asphyxia in the term newborn.�@JPNIM. 3�i2�j, 2014. Doi:10.7363/030269. |
�A����F��299-1127�@��t���N�Îs�S�P����5-4
�@�@�@�@�t�@�~�[���Y�@���݂�����
�@�@�@�@�����@�}����
�@�@�@�@TEL:0439-57-1135
�@�@�@�@E-mail:erika.japon@gmail.com