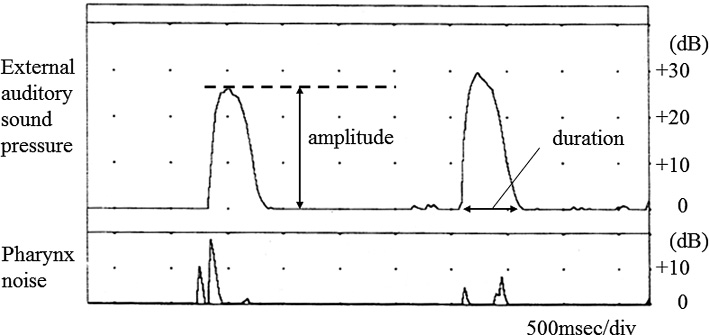
Fig. 1 Examples of sonotubometry curves measured from a normal subject
宇宙航空環境医学 Vol. 50, No. 3, 2013
原著
耳管機能検査を用いたスキューバダイバー患者のダイビング再開判定
北島 尚治1,2,北島 明美1,3,北島 清治1
1北島耳鼻咽喉科医院
2東京医科大学耳鼻咽喉科
3聖マリアンナ医科大学耳鼻咽喉科
Criteria for Resuming Scuba Diving for Divers who Experience a Diving Accident
Naoharu Kitajima1,2, Akemi Sugita-Kitajima1,3, Seiji Kitajima1
1Kitajima ENT Clinic
2Department of Otolaryngology, Tokyo Medical University
3Department of Otolaryngology, St. Marianna University School of Medicine
ABSTRACT
The recent great increase in the scuba diving population worldwide has resulted in a corresponding rise in barotrauma incidents. However, since it is difficult to evaluate the efficacy of a treatment for patients experiencing a diving accident, no criteria have yet been established for resuming scuba diving. This paper addresses this deficiency. Thirty-two patients who had a scuba diving accident (9 males and 23 females;mean±SD age of 38.8±12.2 years) participated in our study. All patients regularly underwent Eustachian tube function tests (sonotubometry and impedance tests). If their Eustachian tube function improved, they were allowed to engage in trial diving (TD). As Eustachian tube functioning improved, TD results improved. A particularly important criterion for resuming scuba diving was an improvement in compliance curve. We conclude that divers experiencing a scuba diving accident should undergo comprehensive evaluation of any Eustachian tube dysfunction in order to obtain an accurate diagnosis and proper treatment.
(Received:16 July, 2013 Accepted:29 January, 2014)
Key words:Scuba diving, Barotrauma, Eustachian tube function test, Eustachian tube dysfunction, Criteria for resumption of scuba diving
はじめに
近年,海洋スポーツの普及に伴い,耳管機能障害による耳抜き不良とそれに伴う耳痛やめまいなどの耳症状を訴えるダイバー患者が増加傾向にある。陸上で普段の生活をする分には問題が現れにくいが,急激な水圧変化を伴うスキューバダイビングの環境下では耳管機能障害が顕著に現れる場合が多い。耳管機能障害はアレルギー性鼻炎や副鼻腔炎などの治療が不十分な場合などに生じやすく,反復ダイビングや過度な急速潜降などによって顕在化しやすい。耳管は咽頭と中耳腔を連絡する管腔で,通常は閉鎖されているが嚥下運動に伴う口蓋帆張筋の収縮によって開大し中耳腔と外気の圧平衡を保つように働く。耳管機能障害による均圧の失敗は中耳,副鼻腔の気圧外傷を生じ,耳鼻咽喉科的治療を要する結果となる。しかし治療後のダイビング再開の指標となるデータは乏しく,判断に苦慮することが多い。当院では治療により症状改善したダイバー患者に対して,まずトライアルダイビング(trial diving;TD)と称した試験的な制限されたダイビングを奨め再開判定をしており,耳管機能の改善とダイビングの結果に興味深い関連性を確認できたので報告する。
方法
症例はダイビング中もしくは後に耳症状を訴え当院外来に受診したダイバー患者32例である(男性9例・女性23例;38.8±12.2歳)。平均ダイビング本数は89.3±125.8本であった。対象疾患は耳抜き障害および急性中耳炎と滲出性中耳炎のみにとどめ,めまいや難聴などを生じた重症例は除外した。筆者らはこれまでに当院外来を受診したダイバー患者の統計を取り,そこで耳管機能と症状の出方に様々なタイプがあることを報告してきた4)。今回の報告では,そのうち片側耳に症状を生じ同耳に耳管機能障害を認めたダイバー患者のみを対象としている。
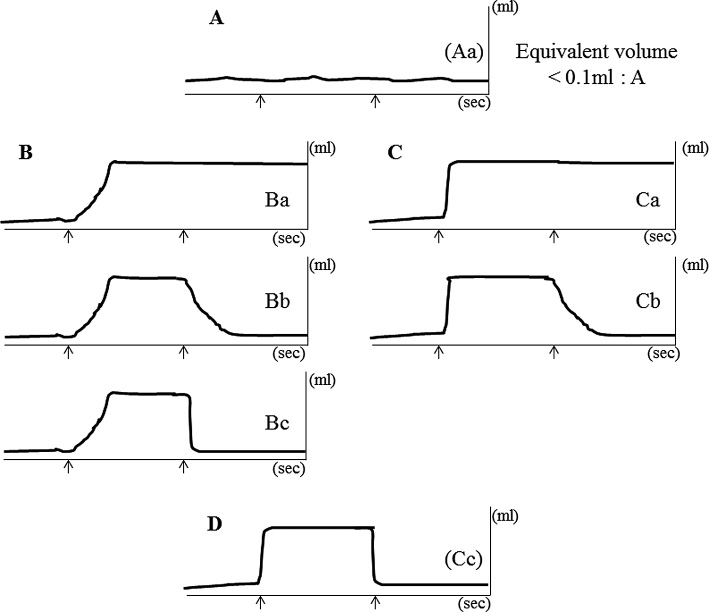
検査は鼓膜穿孔を伴う場合には穿孔の改善をみて施行した。耳管機能測定にはリオン社のJK-05Aを用い,鼻処置後に音響法とインピーダンス法を施行した(Fig. 1, 2)。音響法は耳管の能動的開大能を観察する検査で鼻咽腔に音を負荷し嚥下による耳管の開大を外耳道での音圧変化で測定し,インピーダンス法は受動的開大能を観察しバルサルバ法に伴う中耳腔の含気量変化で測定する。バルサルバ法は耳管換気法の一つで,鼻をつまみ肺の空気を耳管に強制的に送り込むものであり,ダイバーは耳抜き手技としてこれを会得している場合が多い。耳管機能評価は音響法とインピーダンス法の双方もしくはどちらか一方で異常値を得た場合を耳管機能障害ありとした。音響法は耳管開大持続時間が116.9 msec以下および音圧上昇が5 dB以下の場合を耳管狭窄症,耳管開大持続時間が788.1 msec以上で耳管開放症と診断した3,4,11)。十分な基線部音圧をかけても波形を認めない場合は,耳管開大持続時間は0 msec,音圧上昇は0 dBとした。インピーダンス法においては鼻咽腔圧が200 daPa以下で耳管が開くものを耳管開放症,650 daPaで開かないものを耳管狭窄症と診断し,測定エラーなどで耳管開大圧が正確に計測できていない場合にはコンプライアンス波形を用いて耳管機能障害を判定した。具体的には,バルサルバ法で耳管が開大しない,あるいは通気ができても嚥下で矯正できない場合を耳管狭窄症,通気直後に嚥下なしでも元の中耳圧に戻る場合を耳管開放症と診断した5)。耳管開大圧がマイナス数値などの明らかな測定エラーを生じた場合やコンプライアンス曲線と耳管開大圧曲線がともに反応しない場合はこれらを除外し,耳管開大圧がoverを示した場合はJK-05Aの最大測定圧の1,200 daPaとして統計計算を行った。さらに今回はダイビングトラブルの様々な状況を想定しコンプライアンス波形を分類し検討した(Fig. 3)。具体的には,バルサルバ後もほとんど耳管が開大しない場合をA型,スキースロープ様に緩やかに開大する場合をB型,急速に開大する場合をC型とし,また嚥下後閉鎖が極めて遅延する場合をa型,スキースロープ様に緩やかに閉鎖する場合をb型,急速に閉鎖する場合をc型とし,6種の型を併記して記載するようにした。ただしabc型併記はBC型のみでA型には行わず,また開大・閉鎖共に良好なCc型は特にD型と表記し正常波形とした。バルサルバ後に耳管がわずかに開大・閉鎖した場合でも便宜上Equivalent volumeが0.1 ml以下でA型とした。他の型でのEquivalent volumeの評価には耳管開大時の最大値を用い,この値を最大含気量と定義してバルサルバ時の中耳腔内の含気量の評価に用いた。A型以外の波形の判定に,開大時間が0.5秒以上をB型,0.5秒未満をC型とし,閉鎖時間が10.0秒以上でa型,0.5〜10.0秒をb型,0.5秒未満でc型とした。さらにこれを便宜上Aとaを1点,Bとbを2点,Cとcを3点とした上で各点数を加算し,2〜6点のスコア化し統計評価した(コンプライアンス曲線スコア)。
耳管機能障害の代表的なリスクファクターとされるアレルギー性鼻炎の有無の確認にはアレルギー抗体測定であるRIST法(radioimmunosorbent test;血清総IgE測定)・RAST法(radioallergo sorbent test;特異的IgE抗体測定)を施行したが,過去に他院で同検査を行っている場合は問診および視診で確認するのみとした。
全患者に対し,治療薬には抗アレルギー薬(ロラタジンおよびモンテルカスト)と副腎皮質ステロイド点鼻薬(フルチカゾンプロピオン酸エステル)を使用した。
耳管機能改善評価は,各検査数値およびコンプライアンス波形の改善をもって行い,今回はコンプライアンス波形についてはFig. 3の上段から下段に進むにつれて改善とした。耳管機能検査は治療開始2週目,1か月目,それ以降は月ごとに定期的に行い,治療により前述した評価方法で耳管機能の改善が認められ,初診時に自覚していた耳症状が消失した場合,ダイビング時の注意点などを十分指導しTDをすすめた。このときの検査結果をTD施行時の値とした。TDは試験的なダイビングであり,特に安全性に留意して項目を決定した。当院で指導しているTDについて記載する。
1) 個々のダイバーの技量に見合った慣れたポイントで行う。可能であればダイビングスクールの専用プールなどで行う。
2) ダイビング本数は1日1本のみ,多くても2本程度にとどめる。
3) 基本的にはビーチエントリー,もしくはロープ潜降によるボートダイブとする。
4) エントリー直後3-4 mの潜降で症状を強く自覚した場合,ダイビングを終了する。
5) 常に安全なダイビングを心がけ,ヘッドファースト(頭を下にした体位での潜降)など急潜降や急浮上を避ける。
6) 安全停止後も気を抜かず,30秒以上かけて海上までゆっくりと浮上する。
TDの結果,初診時に自覚していた耳症状を自覚することがなかった例を良好群,ダイビングトラブルに至るか否かを問わずわずかにでも耳症状を自覚した例を不良群とした。統計計算ソフトにはStat Mate 3 software (Atoms, Japan)を用いた。検査結果の有意差検定にはMann-WhitneyのU検定を用いp<0.05を有意差ありとした。
本研究はヘルシンキ宣言を遵守し治療指針や目的など十分説明し承諾を得た上で行い,利益相反行為の関与なく施行された。

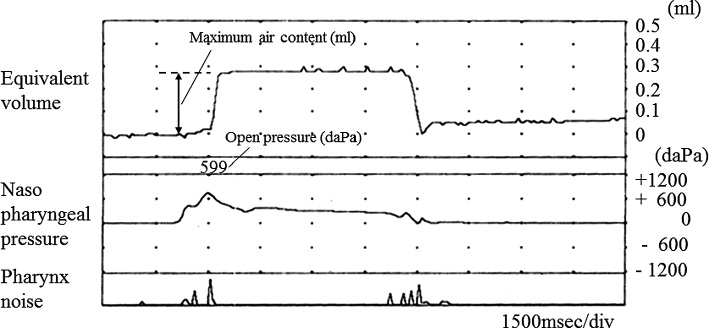
結果
ダイバー患者全例において耳管狭窄症を認め,耳管開放症は認めなかった。アレルギー性鼻炎は82%で認められ,その全例で十分な鼻炎対策を行わずにダイビングを行っていた。なお治療開始からTDまでの平均治療期間は51.2±53.2日であった。
Table 1にダイバー患者の異常値を示した耳管機能検査の結果を示す。初診時,音響法において異常値を示したのは32例中13例でTD施行時には耳管開大持続時間,音圧上昇ともに有意に改善した(ともにp<0.002)。インピーダンス法で異常値を示したのは32例中29例で,耳管開大圧での過剰加圧(>650 daPa)は2例のみで多くは波形による異常(D型以外)であった。TD施行時には開大圧,コンプライアンス波形,ともに異常数は低下傾向にあったが,最大含気量に有意差はなかった。
インピーダンス法を波形別に分類した結果をTable 2に示す。縦軸にABC,そして横軸にabcをとり分類を行った。初診時,波形は各タイプに全体的に分布する傾向にあったが,TD施行時ではC型に多く移行していた。またコンプライアンス曲線スコアは初診時に比較してTD施行時は有意に改善していた(p<0.05)。
音響法およびインピーダンス法の検査結果とTD施行結果をTable 3に示す。表中の数値は,患者数中の良好群数,およびその割合(%)を意味する。音響法,インピーダンス法ともに結果良好であるほどその割合は高く,特にインピーダンス法良好例でその傾向が強かった。
Table 4にTD良好群および不良群の結果を示す。TD良好群は25例,不良群は7例であった。音響法では耳管開大持続時間,音圧上昇ともに両群間に有意差はなかった。インピーダンス法では開大圧と最大含気量に有意差はなかったが,正常波形(D型)を得た患者は全例良好群に属し,コンプライアンス曲線スコアも有意に改善群が高かった(p<0.01)。
コンプライアンス波形とTD後の結果との関係をTable 5に示す。表中の数値は,各波形を得た患者中で良好群となった数,およびその割合(%)を意味する。縦軸横軸ともに,A→B→Cもしくはa→b→cと波形が変化するにつれて良好率が高まる傾向にあった。
| Table 1 Results of patients with diving complications | |||
| We defined an open pressure greater than 650 daPa as Excessive open pressure and all types except for D as Abnormal compliance curve. We defined the maximum value of Equivalent volume as Maximum air content (in the middle ear). | |||
| First visit | Trial diving | ||
| Sonotubometry (13/32;41%) |
Duration (msec) Amplitude (dB) |
0.0±0.0 1.4±1.9 |
90.4±129.9* 2.9±3.2* |
| Impedance test (29/32;91%) |
Excessive open pressure Abnormal compliance curve maximum air contnt (ml) |
2/19 (11%) (781,766 daPa) 30/32 (94%) 0.4±0.2 |
1/24 (4%) (683 daPa) 20/32 (63%) 0.5±0.3 |
| *:p<0.002 | |||
| Table 2 Compliance curve after treatment | ||||
| The vertical axis represents the impedance curve pattern at start of Valsalva’s maneuver (A, B, and C) and the horizontal axis represents the impedance curve pattern at swallowing after Valsalva’s maneuver (a, b, and c). In the compliance curves, A/a, B/b, and C/c were converted into compliance curve scores 1, 2, and 3, respectively. | ||||
| I) First visit | ||||
| c | b | a | ||
| C | 2 | 6 | 9 | 17 |
| B | 5 | 5 | 2 | 12 |
| A | 3 | 3 | ||
| 7 | 11 | 14 | 32 | |
| Compliance curve score:4.2±1.0 | ||||
| II) Trial diving | ||||
| c | b | a | ||
| C | 12 | 5 | 6 | 23 |
| B | 1 | 5 | 3 | 9 |
| A | 0 | 0 | ||
| 13 | 10 | 9 | 32 | |
| Compliance curve score: 4.8±1.0* | ||||
| *:p<0.05 | ||||
| Table 3 Correlation between Eustachian tube function test results and trial diving success rate | ||||
| Each value in the columns corresponds to the trial diving success rate (%). If there were no complications after trial diving, we considered trial diving to be a success. | ||||
| Impedance test | ||||
| Normal | Abnormal | |||
| Sonotubometry | Normal | 8/8(100%) | 11/15(73%) | 19/23(83%) |
| Abnormal | 4/4(100%) | 2/5(40%) | 6/9(67%) | |
| 12/12(100%) | 13/20(65%) | |||
| Table 4 Eustachian tube function test results of trial diving success and failure groups | ||||||||
| Nine of 32 patients exhibited abnormal sonotubometry results (success:failure = 6:3). Compliance curve scores in the success group were significantly better than those of the failure group. | ||||||||
| Sonotubometry | Impedance test | |||||||
| Group | Duration (msec) |
Amplitude (dB) |
Open presuure (daPa) |
Normal compliance curve |
Compliance curve score |
Muximun air content (ml) |
||
| Success | 25/32 (78%) | 308.4±214.0 | 10.8±6.9 | 487.6±165.9 | 12/25 (48%) | 5.0±1.0* | 0.5±0.3 | |
| Failure | 7/32 (22%) | 218.6+237.6 | 9.9±10.4 | 537.4±133.6 | 0/7 (0%) | 4.1±0.9 | 0.4±0.3 | |
| *:p<0.01 | ||||||||
| Table 5 Correlation between trial diving success rate and compliance curves | ||||
| The vertical axis represents the impedance curve pattern at start of Valsalva’s maneuver (A, B, and C) and the horizontal axis represents the impedance curve pattern at swallowing after Valsalva’s maneuver (a, b, and c). Each value in the columns corresponds to trial diving success rate (%). As the compliance curves improved from A type to D type, we concluded that this represents an improvement in the trial diving success rate. | ||||
| c | b | a | ||
| C | 12/12 (100%) | 3/5 (60%) | 5/6 (83%) | 20/23 (87%) |
| B | 0/1 (0%) | 4/5 (80%) | 1/3 (33%) | 5/9 (56%) |
| A | 0/0 (0%) | 0/0 (0%) | ||
| 12/13 (92%) | 7/10 (70%) | 6/9 (67%) | 25/32 (78%) | |
考察
スキューバダイビングで最も初歩的な耳鼻咽喉科的障害は耳管機能障害といわれ,この障害は約3 mH2O(0.3 ATA)が一つのレベルと言われる8)。Farmerらは耳管機能障害状態で鼓膜穿孔が起こりうる水深の範囲は1.3〜5.3 mと報告しており1),この水深を超えてもさらに耳抜きをせず潜ると中耳腔内の粘膜や血管が破綻し,やがて外リンパ瘻などを生じることになる。一般に鼓膜損傷や中耳気圧外傷を起こすのは圧暴露における耳管調節機能がうまく働かないためと言われる1,2)。ダイビングの際,耳抜き不良のまま潜降を続けると,水圧が中耳腔内圧を上回る状態が続くスクイーズ(締め付け)の状態となる。この場合に鼓膜穿孔を生じやすいが,耳障害の程度は,逆に浮上する際に耳管が正常に開放せず中耳腔内圧が水圧を上回る状態が続くリバースブロックの状態の方がより内耳障害を生じやすいとされる9)。また,ヘッドファーストなどの潜降時の体位や,一日に複数回のダイビングを行う反復ダイブも耳管機能障害を助長することが知られている10,12)。しかしながらダイビング再開が可能となる障害程度,すなわちダイビングで再び耳症状を生じなくなる検査所見や評価方法については明らかにされていない。
今回の検討において,初診時のダイバー患者のコンプライアンス波形ではC型とa, b型が多い傾向にあり,またTD後の評価ではC型およびc型を示すダイバー患者で結果良好であった。C型はバルサルバ法によって中耳腔圧が速やかに増加するため潜降時には有利であるが,浮上時,特にa, b型を併発する場合には嚥下にて圧の速やかな矯正がきかないため水圧変化による中耳腔圧変化に対応できずトラブルを生じやすいと考えられる。また縦軸横軸ともに,A→B→Cもしくはa→b→cと波形が変化するにつれて良好率が高かった(Table 5)。このことからダイビング再開指標には今回の検討で用いたコンプライアンス波形が重要と考えた。ただし,初診時D(Cc)型である症例も2例おりトラブルダイバーが必ずしもこのセオリーを満たしているとも限らず,このような症例の場合,鼻炎症状や水中運動による疲労,急浮上・急潜降等の無理な行為が耳管機能に影響し症状が助長されたと思われた。
ベテランのダイバーともなるとバルサルバ法による加圧をせずとも,下顎を動かしたり嚥下したりする動作のみで圧平衡を行うことができるが,一般的には耳抜きにバルサルバ法を用いることが多い。インピーダンス法はバルサルバ法を用いて行う検査でいわばダイビング中の耳抜きのシミュレーションをしており,ダイバーの耳抜き機能評価に適した検査といえるだろう。一方で,ダイビング中にバルサルバ法を行う際に無理にいきみ過ぎる,すなわち中耳腔へ過剰加圧をかけると外リンパ瘻などの重篤な疾患を生じるリスクが高くなる点には注意しなければならない。今回の検討で初診検査時,実際に耳管開大に過剰加圧をかけたダイバー患者は2例と少なかったが,ダイビング中でのバルサルバ時には無理をしないことを指導することが重要と思われた。また,TD良好例と不良例とで開大圧に有意差がなかったという点については(Table 4),今回,ダイバー患者の平均ダイビング本数は約90本と,ある程度経験を積んだダイバーが多く,耳抜きの要領を得ているケースが多いことが一因と考えられた。しかしながら地上における平圧下であれば適切な耳抜きを行うことができても,ダイビングという急激な水圧の変化を伴う特殊環境下では,潜降時,耳抜きに要する圧は地上での圧を上回る圧が必要となる。よって,地上での耳抜きより困難と感じる場合が多い。さらに,水中下で耳抜き障害を生じると冷静さを失い,あせりから過剰加圧をかけることも考えられ,トラブルにつながる恐れが生じる。耳抜きの方法はバルサルバ法以外にエドモンド法,ローリー法,トゥインビー法などがあるが,フレンツェル法が最も安全,確実な方法とされており7),当院では耳抜き手技に問題がありそうな症例にはバルサルバ法だけでなくフレンツェル法も指導している。フレンツェル法は,鼻をつまみ口唇をマウスピースに密着させ,声門を閉じ,舌の後方を軟口蓋に押し当てる手技であり,この動作により口腔と上咽頭に捉えた空気のかたまりを耳管に穏やかに押し込むことができる7)。今回TD施行の約8割のダイバー患者が良好な結果を示した。この結果はもちろん耳管機能改善が主たる理由であろうが,耳抜きスキルの向上や自信がダイバー患者の平静を保つことができたことも関係するかもしれない。
今回の検討において興味深いのは,必ずしも音響法の結果がTDの結果と相関しない点である。一方,インピーダンス法ではTD時におけるコンプライアンス曲線スコアの有意な改善を認めた(Table 2)。音響法は主に嚥下時の耳管開大を評価する検査法であり,浮上や潜降時などダイビングの状況に伴う中耳圧調節能の評価方法としては不十分なため,耳管機能検査を行う際,音響法のみでなくインピーダンス法も施行することが,ダイバー患者には不可欠と考えられた4)。
しかしながら平均治療期間は51.2±53.2日と大きく幅があった。今回の検討では抗アレルギー剤内服および副腎皮質ステロイド点鼻薬のみを治療に用いたが,治療が長期間にわたる場合や初診時耳管機能検査結果が重症の場合などは,なるべく早期からマクロライド系抗菌薬や消炎酵素剤,必要時には副腎皮質ステロイド剤内服なども用いて治療期間の短縮につとめることが必要だろう6)。
今回の結果からダイビング再開の指標として,耳管機能検査,特にインピーダンス法のコンプライアンス波形の改善が重要と思われたが,検査結果のみならず,耳抜き時の過剰加圧や急潜降や急浮上を行わず,鼻炎対策や基礎疾患の治療,体調管理を怠ることなく,感冒罹患時にはダイビングを中止する,1本目のダイビング中に異常を感じたら2本目は潜らない等,無理をしない「安全なダイビング」を心がけるよう指導することがトラブルの予防につながると思われた。
まとめ
スキューバダイビング後に耳症状を生じ受診した32症例の耳管機能検査を用いたダイビング再開判定について検討した。TDの結果は特にインピーダンス法のコンプライアンス波形に影響を受けやすく,コンプライアンス波形が良好なほど改善率は高かった。そのうえで基礎疾患の的確な治療を行うことにより,耳鼻咽喉科的トラブルを予期し事故を予防できる可能性が高くなると考えた。
謝辞
本研究を行うにあたり,多くのダイバー患者をご紹介していただいたパパラギダイビングスクールをはじめとするダイビングショップの皆様,および研究協力いただいた北島耳鼻咽喉科スタッフの皆様に感謝いたします。
文 献
| 1) | Farmer, JC.:Diving injuries to the inner ear. Ann Otol Suppl, 36, 1-2, 1977. |
| 2) | Freeman, P. and Edmonds, C.:Inner ear barotrauma. Arch Otol, 95, 556-563, 1972. |
| 3) | 石川紀彦:音響耳管法,JOHNS, 12, 327-331, 1996. |
| 4) | 北島尚治,北島明美,北島清治:耳症状にて受診したスキューバダイバー患者の耳管機能の評価,日耳鼻,115, 1029-1036, 2012. |
| 5) | 守田雅弘:耳管機能検査 すぐに役立つ外来耳鼻咽喉科疾患診療のコツ。肥塚泉編。全日本病院出版会,東京,pp. 39-44, 2008. |
| 6) | 守田雅弘:特集・耳管機能障害 耳管機能障害の治療,MB ENT, 55, 54-64, 2005. |
| 7) | 大岩弘典:事故を起こさないための潜水医学。水中造形センター,東京,pp. 13-15, 2007. |
| 8) | 大久保仁,寺邑公子,小山澄子,小川 明,仲 博美,臼井洋行,渡辺 勈,真野喜洋,芝山正治:潜水(スクーバ)事故と耳管機能について,耳喉,59, 573-578, 1987. |
| 9) | 大久保仁,渡辺 勈,小山澄子,奥野秀次,苦瓜知彦,臼井洋行,寺邑公子,小川 明:成人の耳管機能と耳圧外傷について,耳鼻,35, 189-196, 1989. |
| 10) | 大野文夫,大久保仁,石川紀彦,寺邑公子,渡辺 勈: 体位と耳管開閉能─音響耳管機能検査法による測定─,耳鼻臨床,80, 657-662, 1987. |
| 11) | Palva, T., Martila, T. and Jauhiainen, T.:Comparison of pure tones and noise stimuli in sonotubometry. Acta Otolaryngol (Stockholm), 103, 212-216, 1987. |
| 12) | 芝山正治,中山 徹,山見信夫,大久保仁,古橋廣之進,眞野喜洋:SCUBA潜水に伴う耳管調節機能,日高圧医誌,26, 57-63, 1991. |
連絡先:〒179-0073
東京都練馬区田柄1-15-15
北島耳鼻咽喉科医院
北島 尚治
TEL:03-3930-4830
FAX:03-3976-0873
E-mail:nao-ake@bk2.so-net.ne.jp