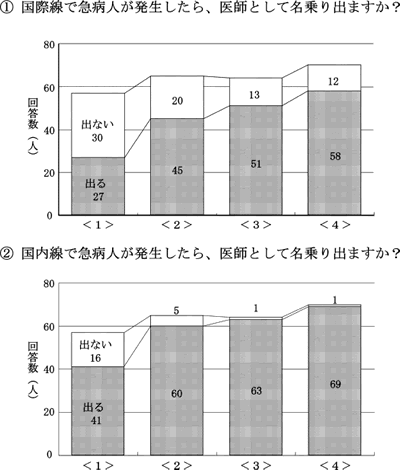
あなたが卒後3年目の医師だとして」という条件のもと,「乗り合わせた航空機内で急病人が発生したら名乗り出ますか ?」という質問に対して,国際線(①)と国内線(②)それぞれの場合についての回答。授業の進行に伴って,「出る」という回答が多くなった。
<1>ディベート前,<2>ディベート後,<3>劇終了時,<4>授業終了後。
宇宙航空環境医学 Vol. 44, No. 1, 31-42, 2007
資料
医学部における航空医学教育
―― 日本大学医学部6年生に対するPMP-CC(Patient Management Problem Core Curriculum)授業 ――
西村 直子1,岩崎 賢一1,押田 茂實2
1日本大学医学部社会医学講座衛生学/宇宙医学部門
2日本大学医学部社会医学講座法医学部門
Education of Aviation Medicine in Medical School
―― Patient Management Problem Core Curriculum for the 6th-year students at Nihon
University School of Medicine ――
Naoko Nishimura1, Kenichi Iwasaki1, Shigemi Oshida2
1Department of Hygiene/Space Medicine, Nihon University School of Medicine
2Department of Legal Medicine, Nihon University School of Medicine
ABSTRACT
The 6th-year students at Nihon University School of Medicine have a unique
class on Aviation Medicine as part of a course called “Patient Management Problem
Core Curriculum (PMP-CC)”. The teaching staff of the Department of Hygiene
take charge of the class. A group of 10-15 students plan a scenario in which
a doctor is at a scene of a medical emergency on an airplane, and stage a play
in front of their classmates. A debate is held during intermission. Preparatory
to the debate, the debaters look into the various problems associated with
in-flight medical events. Some doctors, nurses, and cabin attendants working
for Japan Airlines participate in the class as guests, and give lectures on
in-flight medicine, perform a ‘doctor call' and tell of their experiences during
flight. Aircraft medical kits are shown and explained to the students. As it
is essential for the students to gain accurate knowledge of the legal issues
and medically emergent situations and to have opportunities to consider these
matters, the Professors of Legal Medicine and Emergency Medicine give the lectures.
In 2006, we performed a questionnaire survey of students in the class, comprising
4 parts undertaken at different times including before and after the class.
The main questions comprised “Suppose that you had been a certificated doctor
for 3 years. If you encountered an emergency situation during an international
flight, would you respond to the ‘doctor call'?” and “Would you respond to
such a request on a domestic flight?”. Other questions were created to examine
whether students retained an accurate knowledge of issues such as in-flight
medical events, the drugs and medical instruments on board, and the legal issues.
As a result, students who answered that they would respond to the ‘doctor call',
increased during the course of the class. When the class finished, most students
answered that they had understood the contents of the class. Moreover, many
students answered that they had changed their minds about their response to
the ‘doctor call' or that they had become more confident about their decision
than before the class. Students were impressed with the play staged in the
class and had valuable opportunities to think deeply on the problems of in-flight
medical events and to experience the decision-making processes. This unique
class appears to be much more practical than normal classes. This type of class
may help to develop education in the area of aviation medicine.
(Received: 13 September, 2006 Accepted: 7 November, 2006)
Key words: 航空医学,卒前教育,機内救急医療,法的問題
Aviation Medicine, Undergraduate Course, In-Flight Medical Events, Legal
Issues
はじめに
航空医学とは,航空環境で起こりうる病態や,航空機乗務員の健康管理,一般救急疾患が機内で起こった際の環境的・法的・社会的問題,機内救急医療の実態(機内医療設備や航空機搭載医薬品,テレメディスンなど)といった多くのことを包含する分野である。その特殊性ゆえ,医学部の卒前教育として機内医療をはじめとする航空医学教育を積極的に行っている大学はほとんどなく,医師免許取得までに航空医学に触れる機会を持てる医師は稀である。また,一般医師が航空環境というものを意識しながら診療に当たるべき場面は殆どないといっても過言ではなく,一部のスペシャリスト以外の医師は航空医学と縁遠いといえる。
しかしながら,機内急病人発生率について航空会社から提示されたデータによれば,急病人は国内線で0.5〜1.1人/1,000フライト,国際線で3.4〜5.49人/1,000フライトという頻度で発生しており1,3−5),1人の医師が一生の間に利用する航空機の中で急病人に出会う確率は必ずしも低いものではない。「もし,乗客として乗り合わせた航空機内でドクターコールがかかったら,果たして自分はどんな行動をとるだろうか
?」。日本大学医学部では,「航空医学の知識の習得」と,「機内救急医療に遭遇した場合に起こりうる医師としての葛藤や様々な問題を具体的に考える」機会として,6年生に対し特殊な形式の授業:
Patient Management Problem Core Curriculum (PMP-CC)を行っている。その授業について紹介し,また,本年度の授業実施の際に学生を対象に行ったアンケート結果を示すことで,医学部学生に対する航空医学教育について考察を加えたい。
方法
日本大学医学部のカリキュラムでは,3年次の数回の宇宙航空医学の講義以外に,6学年前期に行われるPMP-CCのうちの1回として,航空医学を取り上げている。PMP-CC
では,グループ分けされた学生10-15人が,各科教員の指導のもとに,それぞれのテーマに合わせて実際の場面を想定したシナリオを作成し,そのシナリオに基づいて,他の同級生(1学年約100人)の前で診療等を模した場面を演じる。発表を担当する学生の準備期間は約2週間,発表の持ち時間は3時間(授業2コマ)としている。年度毎に異なる点もあるが,2006年度の例を示すと,以下の内容で構成した。
I.演劇「航空機内で急病人が発生した場合に,乗り合わせた医師はどうするか ?」
架空の航空会社の機内を舞台に,急病人発生,ドクターコール,乗り合わせた医師の申し出,診察および処置(ドクターズキット,レサシテーションキットや自動体外式除細動器:
Automated External Defibrillator (AED)の使用,テレメディスンシステムによる地上医師との連絡),病人の回復,着陸の流れで展開した。
登場人物は,急病となる乗客,医師①: 使命感に燃えた若手医師(名乗り出る),医師②: プライベートタイムと割り切っているベテラン医師(名乗り出ない),客室乗務員,そして一般乗客などであった。急病人となる乗客はファーストクラスに搭乗した著名な外国人とした。名乗り出た医師が最初に言葉の問題に遭遇し,また患者が著名人であるが故に「失敗すれば,巨額の損害賠償を請求されるのでは。」といった不安を増幅する意図で設定された。発生する疾患としては,そば粉アレルギーを持つ乗客が,機内食の
‘日本そば' を食べてアナフィラキシー様症状を起こすストーリーであった。
II.ディベート「機内急病人発生時,医師として名乗り出る ? 名乗り出ない ?」
機内で急病人が発生した時,医師として名乗り出るか名乗り出ないかについて,3名ずつでディベートを行った。ただし,このディベートには従来の練り上げられたシナリオが存在している。担当学生はテーマとなる法律や訴訟事例を調べたり,機内医療の現状についての予備知識を仕入れたりと,準備に多くの時間を割いた。本番中は,聴講者が議論について来られるよう,論者の意見をほぼリアルタイムでスライドで表示した。また,議論が煩雑にならないよう,テーマ別の小パートに分け,タイトルの表示や,まとめのスライド,司会者のコメント,ゲストによる講義などを織り交ぜた。テーマは『応召の義務』『航空機内環境,機内の医療設備,患者の病状と言葉(国籍)の問題』『訴訟と契約,医師の過失責任,航空会社の責任』『刑法(緊急避難)・民法(緊急事務管理)・国際法(適用される法律)・よきサマリア人の法』で構成した。
III.ゲストコメント
例年,株式会社日本航空(JAL)インターナショナル/ジャパンの健康管理室および客室安全推進部よりドクターや客室乗務員が参加している。2006年度には健康管理室の看護師より機内急病人発生率とドクターコール応召率や,医療行為を行う場所としての機内環境の特殊性などの講義,また航空機搭載の医療器具や医薬品および地上からの医療支援体制の紹介が行われた。特に,医療器具や医薬品については,スライドによる提示のみならず,休憩時間を使って,ドクターズキット,メディスンキット,レサシテーションキットおよびAEDの実物展示を行った。展示中,学生はそれらを自由に手に取ることができ,ゲストに直接質問することができた。また,客室乗務員による劇中のドクターコールの実演,フライト中の経験談についてのコメントも取り入れた。
IV.医師の体験談
本学教員の中にも,航空機内を含め,病院外(勤務時間外)で救急患者に遭遇し,援助を申し出て人命救助に活躍した経験を持つ医師が少なからず存在している。2006年度はそのうちの2名が体験談を話した。
V.医学部教員の講義
救急医学講座の教員に依頼し,劇中に扱った救急疾患(アナフィラキシーショック)についての講義を例年同様取り入れた。その疾患の発生率や病態および治療方針など,救急医学の最先端の内容も講義された。
また,航空機内で急病人が発生した時に生じる様々な法律上の問題や訴訟事例について法律的観点からの指導を行うため,法医学部門の教授からの講義およびコメントに時間を割いた。
VI.アンケート
上記のような授業の中で,学生に対して無記名アンケートを実施した。タイミングは,劇の中盤に差し込まれる「ディベート」の前<1>と後<2>,劇が終了した時点<3>,教員からの講義を含む授業全体が終了した時点<4>の4回とした(表1)。アンケートの項目は以下のとおりで,ディベート前アンケート<1>と授業終了後アンケート<4>の詳細をAppendixに示した。
<1>ディベート前アンケート
授業前の学生の考えや予備知識を問う内容とした。 ①国際線での急病人発生時に名乗り出るか,②国内線でならば名乗り出るか,③名乗り出ないと罪に問われると思うか,④航空機内ではどこの国の法律が適用されると思うか,⑤機内の医療器具についてどの程度知っているか
⑥医療過誤が起こった場合,どのような事態になると思うか。
<2>ディベート後アンケート,<3>劇終了時アンケート
授業の進行に伴う意識の変化を追跡する意味で,上記①,②の同じ質問を繰り返し行った。
<4>授業終了後アンケート
最後のアンケートは授業の総括と感想にまで項目を広げた。前述の①および②と③名乗り出ないと罪に問われる可能性があるのかについて,理解,納得できたか,④航空機内ではどこの国の法律が適用される可能性が高いかについて,理解,納得できたか⑤航空機に搭載されている医療器具について理解できたか⑥医療過誤が起こった場合,どのような事態になる可能性があるかわかったか⑦授業の前後で「航空機内で急病人が発生した場合」の自分の行動についての考えは変わったか⑧今回のような演劇やディベートの中に講義を織り交ぜる授業形式についてどう思うかの8問に加え⑨として授業に関する自由意見記入欄を設定した。
| 表1. | タイムテーブル |
| 授業は13時から16時までの3時間で行われた。劇が第四幕まであり,その間にディベート,ゲストコメント,講義などを織り込んだ。アンケートは本文に示したとおり4回行った(<1>〜<4>)。 |
| 13時 〜 13時30分 |
劇・第一幕 |
| 13時30分 〜 13時50分 |
※ディベート前アンケート(<1>)実施,回収休み時間 |
| 13時50分 〜 14時30分 |
※ディベート前アンケート(<1>)結果発表 ディベート ・スライド講義(JAL健康管理室ゲスト) ・コメント(JAL客室乗務員ゲスト) ・押田教授コメント ・医師の体験談 |
| 14時30分 〜 14時50分 |
※ディベート後アンケート(<2>)実施,回収 休み時間 ・機内医療器具の実物紹介 ※ディベート後アンケート(<2>)結果発表 |
| 14時50分 〜 15時10分 |
劇・第二幕 |
| 15時10分 〜 20分 |
劇・第三幕 |
| 15時20分 〜40分 |
※劇終了時アンケート(<3>)実施,回収 ・救急医学スライド講義 |
| 15時40分 〜 16時 |
劇・第四幕 ・押田教授コメント ※劇終了時アンケート(<3>)結果発表 ・岩崎助教授総括コメント ※授業後のアンケート(<4>)実施,回収 |
| 16時 | 終了 |
結果
アンケートの質問項目ごとの結果を示す。なお,アンケート<1>〜<4>の各総回答数が異なるのは,一部の学生が授業に遅刻したためである。
I.①と②の結果は時系列でグラフに示したとおりである(図1)。国際線の場合も国内線の場合も,授業の進行に伴って「名乗り出る」と答える学生が多くなった。国際線では当初「名乗り出る」27名,「名乗り出ない」30名であったが,授業終了時には「名乗り出る」が58名となり,「名乗り出ない」12名を大きく上回った。国内線では「名乗り出る」が大多数となり,授業終了時には「名乗り出ない」と答えた学生は1名のみであった。
 |
|
| 図1. | アンケート「機内急病人発生時に名乗り出ますか ?」の結果 あなたが卒後3年目の医師だとして」という条件のもと,「乗り合わせた航空機内で急病人が発生したら名乗り出ますか ?」という質問に対して,国際線(①)と国内線(②)それぞれの場合についての回答。授業の進行に伴って,「出る」という回答が多くなった。 <1>ディベート前,<2>ディベート後,<3>劇終了時,<4>授業終了後。 |
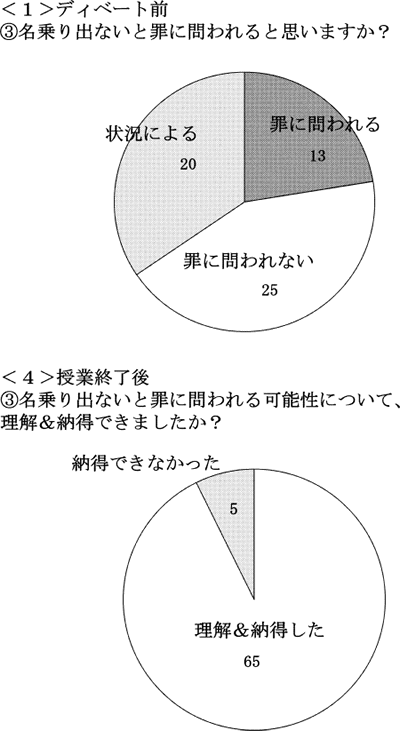
II.③「名乗り出なかった場合」についての質問の結果(図2)は,ディベート前のアンケートでは,58名の回答のうち33名(「罪に問われると思う」13名,「状況による」20名)が,「名乗り出ないことによって罪に問われる可能性がある」という認識を持っていた。授業終了後のアンケートでは70名のうち,65名が「理解でき,納得できた」と回答した。
 |
|
| 図2. | アンケート「名乗り出ないと罪に問われる可能性」の結果 ドクターコールがかかった際に,名乗り出なかった医師は罪に問われると思いますか ?」という質問に対する回答。授業では罪に問われる「可能性」があるということを提示し,学生に考える機会を提供した。授業終了後には,多くの学生が,「理解でき,納得できた」と回答した。 |
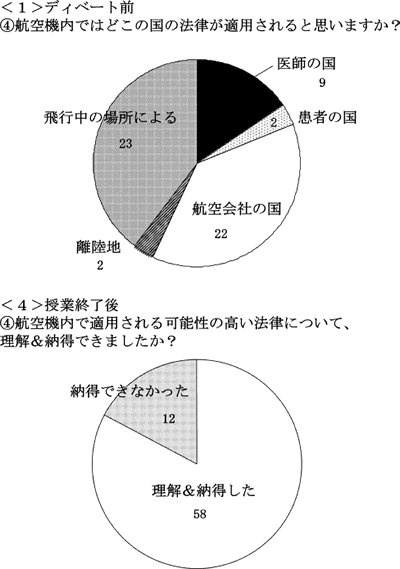
III.④の「適用される法律」についての質問の結果(図3)は,ディベート前のアンケートでは,「航空会社の国の法律」とした回答が22名,「飛行中の場所による」とした回答が23名と多く,当事者の国籍によると回答した学生は11名(「医師の国の法律」9名,「患者の国の法律」2名)と少なかった。授業終了後アンケートでは70名のうち58名が「理解でき,納得できた」と回答したが,12名は「理解はできるが納得がいかない」と回答した。
 |
|
| 図3. | アンケート「飛行中の航空機内での適用法について」の結果 航空機内ではどこの国の法律が適用されると思いますか ?」という質問に対する回答。旗国主義などについて説明した。授業終了後には,「理解でき,納得した」という回答が多かったが,「理解できたが,納得できなかった」という回答(図中では「納得できなかった」)もあり,国際法の解釈の難しさを物語った。 |
IV.⑤の「航空機搭載医療器具や医薬品について」は(図4),授業前は知らなかった学生が多かったが,61名が「授業によって理解できた」と回答した。
 |
|
| 図4. | アンケート「航空機搭載医療器具や医薬品について」の結果 授業終了後の「航空機に搭載されている医療器具について理解できましたか ?」,という質問に対する回答。「今まで知らなかったが,授業によって理解できた」という回答(図中では「授業によって理解できた」)が多数を占め,授業の効果が示唆された。図中の「授業で理解が深まった」という回答は,アンケート原文では「以前から知っていたが,この授業で理解が深まった」という選択肢。 |
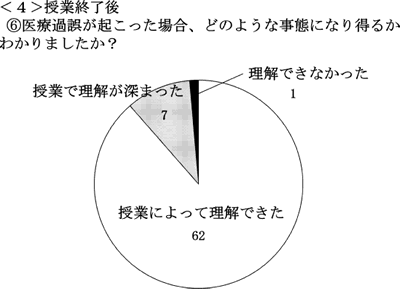
V.⑥の「医療過誤が起きた場合について」は(図5),授業終了後アンケートでは,62名が「今まではわからなかったが,授業によって理解できた」と回答した。「授業を聞いてもわからなかった」と回答した学生も1名いた。
 |
|
| 図5. | アンケート「医療過誤が起きた場合について」の結果 授業終了後の「医療過誤が起こった場合,どのような事態になる可能性があるかわかりましたか ?」という質問に対する回答。「今まで知らなかったが,授業によって理解できた」という回答(図中では「授業によって理解できた」)が多数を占め,授業の効果がうかがい知れた。 |
VI.⑦「『機内で急病人が発生した場合に自分がどうするか』についての考え方」は,「授業によって変わった」と回答した学生が23名,「変わってはいないが,以前より自信を持って行動できる」と回答した学生が34名おり,合わせて57名の学生が授業に強い影響を受けた。
VII.⑧は「このような特色ある授業について」の感想であるが,62名が「面白い」と答え,「何ともいえない」の7名を大きく上回った。 最後に,自由記入欄に寄せられた意見を,肯定的なもの,否定的なもの,発表担当学生のもの,の3つに分けて示した(表2)。肯定的な意見が多かった。
| 表2. | 自由意見記入欄の回答 |
| 授業に関する自由なご意見を」という質問に対する回答。肯定的な意見が多かった。重複も含めると,肯定的意見の数はさらに多かった。また,担当学生からはより具体的な感想が寄せられ,担当することによる達成感や理解の深さを示していた。 |
| 肯定的意見 |
| ・わかりやすい,面白い。 ・興味深く,充実していた。 ・集学的な授業だった。 ・大変役に立った。自分は名乗り出るという気持ちが強くなった。 ・医療と異なる職種の人の話も聞けて有意義だった。 ・新しく知ることが多かった。 ・よく準備された,良い授業だった。 ・すごく良く練られていた。 ・楽しかった。 ・素晴らしかった。 ・非常に良くできていた。 ・完成度が高かった。 ・完璧だった。 ・とても感動した。 ・学生の演技がすごかった。 ・みんな頑張った。 ・お疲れ様。 ・時間がない中で準備して偉い! ・同学年の人が一生懸命やってくれたから心動かされた。 ・来年以降もやって欲しいと思った。 ・PMPCCの存続を期待する。 |
| 否定的意見 |
| ・準備に相当の時間がかかっているはずだ。 ・準備大変そう。 ・学生に負担をかけすぎ。 ・内容は6年だからこそ理解できるのだが,3,4,5年のうちにやった方がいい。 ・6年生は忙しいから3,4年で行うと良い(完成度が高くなると思う)。 ・面白いが6年生がやるべきではない。 ・3,4年のチュートリアルで導入したらいいのでは。 ・劇を取り入れる意義がよくわからない。 ・あえて劇をする必要はない。 ・面白いが,PMPCCは廃止して欲しい。 |
| 担当学生意見 |
| ・とても面白くて心に残った。 ・本番がとても楽しかった。やって良かった。 ・充実して楽しかった。 ・やっているうちに楽しくなった。 ・授業内容をよく理解できた。 ・聞いていたよりは楽だった。テーマ選択が良かった。 ・劇やディベートがあるので興味を持ってもらえた。 ・演劇がアクセントになってよかった。 ・様々な分野の話を聞けて良かった。 ・医療器材や地上医師などのサポート体制を知り,勇気付けられた。 ・議題の一つ一つにもう少し詳しい説明が欲しい。 ・法律の適用についてもう少し詳しく知りたかった。 ・これ以上練習時間が増えるのはちょっと困ると思う。 ・PMPCCは残すべき。 |
考察
シナリオを作成し,劇を演じたりディベートを展開すること,あるいはそれらを観たり聴いたりすることにより,学生は医療現場で発生する問題を体験し,どう解決するか,または,自分なりにどう考えるべきかを学習することになる9)。過去の題材としては,「緩和ケアと終末期に悪いニュースを伝える方法」,「遺伝カウンセリング」や,様々な医療事故例9)
などが各科で取り上げられた。いずれの題材も,実際の医療現場では今まさに取り組むべき課題でありながら,教科書的なマニュアルのあるものではない。したがって,通常の講義では学生が実感として経験することは難しいと考えられる。
航空医学分野については,社会医学講座衛生学部門の教員が担当している。1992年度に開始し,2006年度までに総計9回,航空機内での急病をとりあげてきた。発生する疾患としては,例年,航空医学のトピックスとしての深部静脈血栓による肺塞栓症や,地上でも起こりうる救急疾患の中から取り上げてきた。2006年度は機内食摂取後のアナフィラキシー様症状としたので,急性経過をたどり,展開が早いという特徴があった。名乗り出る医師は比較的経験年数の少ない若手と設定したので,医師としての技量がおぼつかず,特に専門外の疾患を診療する力量は十分といえないという危険もはらむことになり,演劇としては抑揚のついた面白いものだったと思われた。診察や処置のシーンでは,機内という特殊環境(狭さ,暗さ,騒音など)で診察する難しさや,器具・設備の現状と限界などが示された。そういった環境で戸惑いながらも,問題を解決し,出来うる処置を施し,地上医師のサポートも得て患者を救う医師の姿は,観客ならぬ聴講学生たちを感動させた。
ディベートでは,「名乗り出る」という学生の意見としては,「医師としての使命感,無償の奉仕精神」や「機内医療器具や設備およびサポート体制への期待,善意で名乗り出れば過失責任も問われないはず(法律で守られる)」という楽観的認識などが述べられた。「名乗り出ない」という学生からは,「若い医師では技術的に不安(無理),厳しい機内環境の中できちんと診察する自信がない,機内医療設備が不十分,医師にもプライベートタイムがあって良い」などの意見や,「過失があれば医師免許を剥奪されてしまうのではないか,多額の賠償責任を負わされる,医師として終わりだ」といった悲観的認識も述べられた。聞いている学生を一方の答えに誘導するような偏った議論とならないよう,各テーマに関して「名乗り出る」「名乗り出ない」という両方の立場から均等に意見を提示することを心がけて組み立てた。
ゲストコメントによっても,様々な効果があったと考える。特に航空会社の現場で活躍する現役客室乗務員からのコメントは大変興味深く,学生たちを惹きつけるものであった。
医師(教員)の体験談も,効果的であったと思われる。急病人との遭遇は航空機内に限ったことではなく,日常誰にも起こりうる話であり,先輩の体験談やアドバイスは「もし自分だったら……」と考える際により具体的なイメージを提供してくれ,説得力もあった。学生にとっては,将来長きにわたって医師としての行動指針ともなり得るものであり,例年同様の意義を達成できた。
法医学部門の教授による指導も,この授業には不可欠であったと考える。航空機内で急病人が発生した時に生じる様々な法律上の問題や訴訟事例についての解釈は難しく,一つの「正解」があるわけではないが,法律上の問題点や解釈上の争点を把握し,深く考える手助けとして,専門家から教わることは重要である。
次に,実施したアンケートの各質問項目について順に考える。
①と②の結果を時系列で見ると,当初国際線(①)では「名乗り出る」という回答が少なかったが,授業の進行に伴って「名乗り出る」という回答が増加した。
授業中の劇中で演じられた「名乗り出る」医師が颯爽と事件を解決した “かっこいい”ヒロインであったこと,ディベートでの「名乗り出る」という意見の学生たちの熱弁もさることながら,ゲストから機内ドクターコールの経験談を聞いたことの効果は大きかったと思われる。また,医療設備や医薬品,地上からのサポート体制について正しい知識を得たこと,さらには本学教員が街頭や新幹線内で救急患者に遭遇した体験談なども,「名乗り出る」という意見の増加を後押ししたと思われる。
特に,国内線では初めから「名乗り出る」という回答が多かったが,授業の進行に伴ってさらに増加し,授業終了後には1名を除いて全員が「名乗り出る」と答え,顕著な傾向を示した。国際線では「名乗り出ない」という回答が最後まである程度の割合を占めたが,その背景として,外国語の問題(病人と意思疎通が図れない,介助についてくれる客室乗務員が外国人だった場合に意思疎通が困難),訴訟になった時の不安(日本の法律が適用されるか不明)等が考えられる。国内線(あるいは日本の航空会社の国際線)ならば,日本語が通じるので,何かあっても日本の法律や常識が通用するといった安心感があったのであろう。本授業はそもそも,学生に単純に「名乗り出る」ようにだけなって欲しいとの意図を持って行われるものではないので,各時点のアンケートで「名乗り出る」と「名乗り出ない」に意見が分かれるのは当然のことと考えた。アンケートでは何故「名乗り出る」のか,何故「名乗り出ない」のかまでは問わなかった。しかし,将来的には,広く意見を拾い出していくことで重要な結果を得られると考えている。
③の「名乗り出ないと罪に問われる可能性」について,授業では,劇内に「名乗り出ない」医師を登場させ,ディベート内で医師法第19条「応召の義務」の条文を取り上げた。医師法19条1項は「診療に従事する医師は,診療の求めがあった場合には,正当な事由がなければ,これを拒んではならない」と応召の義務を規定している。条文中の「診療に従事する医師」の解釈については,その医師が職業として日常的に診療に携わっているのかどうかが争点となる可能性もあるが,航空機に乗客として搭乗している医師はここでいう「診療に従事する医師」には当たらないとの解釈もある10)。授業はいずれか一方の解釈への誘導ではなく,名乗り出ない医師が罪に問われる可能性について考える時に議論となる点をふまえながら,学生自身が考えられる様になるための題材を提供することを心がけた。授業終了後のアンケートでは,「理解でき,納得できた」と回答した学生が大多数(65/70)を占め,授業の効果が認められた。また,授業の中だけで全ての学生が単純な納得を得てしまうように誘導しすぎることはむしろ危険と考えたので,5名の学生の「納得できなかった」という回答も結果として当然であったと考える。授業は,「納得できなかった」学生にとって,引き続き考える取り組みにつながっていくきっかけとして意義深いと思われる。
④の「航空機内で適用される可能性の高い法律」については,授業の中で,公海上では旗国主義が,外国領空内でも航空機の登録国の法律を適用することが国際法上可能なことが説明された。また,法医学の教授から「死亡した場合には着陸地の法律が適用される可能性も高い。」とのコメントがあった。授業終了後には,「理解でき,納得できた」と回答した学生が多数(58/70)であったものの,12名は「理解はできるが納得がいかない」と回答した。実際,船の場合と異なり,航空機についての旗国主義は明確でなく,域外適用を認める考えがある6)
ものの,それは原則論であり,例外がないとは限らない。また,民事法と,刑法や医師法等行政法の非民事法の適用を分別して考える必要もあり6),国際法の複雑で繊細な問題を短い授業の中で十分に伝えることは難しい。このことは担当学生の自由意見記入欄の答えからも見て取れる。また,善意で名乗り出た医師が外国の法律で裁かれる場合もあるという
“理不尽さ”を感じた学生も少なからずいたようであった。
⑤の航空機搭載医療器具や医薬品については,JALで実際に搭載されているドクターズキット,メディスンキット,レサシテーションキットやAEDなどを劇中で使用し,さらに講義で紹介し,休憩時間を使ってそれらの展示も行った成果が明らかであった。わが国では,1992年に財団法人航空医学研究センター内に設置され,1997年に再開催された「航空機搭載する救急用医薬品に関する委員会」2,4,5)
の最終答申(1998年)に基づいて運輸省(現国土交通省)航空局通達「航空機に搭載する救急用医薬品および医療用具について」(1999年3月24日付)が出された4)。それを最少基準として各航空会社の判断で追加された医薬品装備が加わり,今日では非常に充実した内容の医療品が航空機に搭載されている。AEDについては当初,医師以外は施行し得ないという法的問題があったが,平成13年12月,定期航空協会からの「航空機内で,乗客が心停止状態に陥った場合において,除細動器による除細動を行う必要が生じる場面が想定されるところ,当該行為は医師又は医師の指示を受けた看護婦若しくは救急救命士により行われることが原則であると解されるものの,ドクターコールを実施してもなお医師等による速やかな対応を得ることが困難な場合等においては,客室乗務員が緊急やむを得ない措置として当該行為を行っても,医師法第17条違反又は保健婦助産婦看護婦法第31条違反を構成しないと考える」旨の質問書に対し,厚生労働省医政局より,「貴見のとおりと思料する」という回答(平成13年12月18日:
医政医発第123号)が出されたことを機に,国内各航空会社が順次搭載を進めた。JALでは「2001年10月より国際線機材から順次AEDの搭載を開始し,ほぼ全機に搭載を完了」と2005年時点で報告されており11),全日本空輸株式会社(ANA)では「2003年4月にYS-11型機を除く国内線,国際線166機に搭載を完了する」と発表されている12)
など,現在では日本の多くの航空機にAEDが搭載されている。また,客室乗務員に対するファーストエイド教育も大変充実1) し,客室乗務員の対応のレベルは極めて高くなっていると考えられる。さらには,地上からの24時間機内医療支援体制1,5,7)
の導入が完了している。これだけ装備の充実がはかられてきたにもかかわらず,残念ながら航空機搭載医療器具,医薬品や地上からの機内医療支援体制について十分に知る機会のないまま医師になり,「搭載されている医薬品がよくわからない」という理由でドクターコールへの申し出をためらう医師も多い8)
とのことである。学生は,航空機内医療器具や搭載医薬品等について実物を見ながら学ぶ貴重な経験をできたといえる。
⑥の「医療過誤が起きた場合について」は,これから医師になろうとする学生にとって,重大な関心事であった。授業では訴訟事例の紹介や,刑法第37条「緊急避難」および民法第698条「緊急事務管理」の説明を行い,さらに,名乗り出た医師の責任について,航空会社の立場からJALのゲストがコメントした。米国では1998年に「ドクターコールをした乗務員,関与した医師に故意,重過失がなければ,その責任を問わない」との法律(Aviation
Medical Assistance Act of 1998)が制定され,米国の航空会社には適用されている6)。この法律の背景にある「よきサマリア人の法」はわが国にはまだ存在しないが,主要航空会社では,機内急病人発生時に名乗り出た医師が訴訟や損害賠償を負った場合,当該医師に故意または重大な過失がある場合を除き,航空会社としては全面的にその善意の医師をサポートし,通常は航空会社がその損害賠償を補填する方針である5)
とのことである。大多数(62/70)の学生は「今まではわからなかったが,授業によって理解できた」と回答したが,判例や原則論が中心の授業となったため,「授業を聞いてもわからなかった」という回答も1名あり,また,アンケート以外の生の声としても「法律のところは何となくすっきりしない。わかりづらかった。」という意見が聞かれた。国際法同様,法律の解釈はやはり難しい問題である。学生が法律上の問題点を把握する手助けとなるように法律の解釈上の争点を教えることの難しさは教員も同じく実感しているが,特に学生は,唯一の正解が用意されているもの以外には違和感を抱くことが多く,法律や訴訟の問題にはその傾向が強いといえるであろう。こういったことを深く考える時間は,講師の能力が特に優れていない限り,一般的な大学の講義では得がたく,その機会を与えられるという点は,この授業の効果と考えられる。
⑦の『航空機内で急病人が発生した場合の自分の行動』について,「授業によって考え方が変わった」あるいは「変わってはいないが,以前より自信を持って行動できる」と答えた学生が多く,それがどのような変化であったのかは不明であるが,①,②の傾向から,多くは「名乗り出ない」という意見から「名乗り出る」という意見への変化,あるいは「自信を持って名乗り出られるようになった」ということを意味するものと推定される。授業前の「機内の医療品のことを正確に理解していない」もしくは「法的なリスクのことを認識せず」に,やみくもに「名乗り出る」としていた意見が,様々な問題を認識した上で「自信を持って名乗り出られる」という裏づけを得て変わったとすれば,この変化はとても意義深い。その要因として,航空会社による機内医療の充実に向けた取り組みを知ったことや,善意で名乗り出た医師への全面的なサポート体制に関するJALのゲストコメントを聞けたことも大きかったと思われる。そして聴いていた学生は大変勇気づけられたと考えられる。
ここまでの結果をふまえ,⑧「劇やディベートの中に講義を織り交ぜる授業形式についてどう思いますか?」という質問の結果は,「面白い」という回答が多数となった。
今回は,アンケート全体を通じて,全体の傾向を大づかみに見ることを主な目的としたので,「理解でき,納得できた」,「授業によって理解できた」,「授業によって変わった」,「以前より自信が持てる」など,選択肢の設定が曖昧な部分もあった。今後,学生の意見の具体的な内容を知り,授業の効果や残された課題を明確にするという目的でアンケートの質問や選択肢の設定を変えて,新たな方向性で情報を集めるようにしていきたいと考えている。
自由意見欄にも,前向きな言葉が多く書かれていた。例年の傾向であるが,発表担当学生は,準備にかなりの時間と労力を費やしたものの,やり終えると達成感を感じ,内容の理解度もひときわ高かった。
PMP-CCの存続,廃止に言及した意見や,3年,4年,6年と実施時期についての意見が出されている背景として,例年PMP-CCの準備のために学生にかかる負担の大きさが問題視されていることがある。PMP-CC実施自体の是非や,6年前期という実施時期に関する議論が継続していることを学生も教員も認識しながら毎年取り組んでいるという状況であることを申し添える。現状で実施可能な範囲の中で,より良い形で卒前の航空医学教育を発展させていけるよう,今後も努めていきたい。
現在,文部科学省による医学教育モデル・コア・カリキュラムにも,医師国家試験出題基準にも,航空医学は具体的項目としては含まれていない13,14)。つまり,医学部で航空医学は必修ではなく,各大学の独自性が発揮される選択部分あるいは発展的部分に入り得る分野となる。医学部の卒前教育カリキュラムを公表している大学も多いが,その中に航空医学を具体的項目として取り入れている大学を見つけることはできなかった。また,卒後教育の現状としても,航空医学教育は広く普及しているものではなく,指定航空身体検査医や日本宇宙航空環境医学会宇宙航空医学認定医という特定少数の医師に対する研修や講習会の機会があるのみである。医学全般からみて,航空医学はそのごく一部を占める特殊な分野であり,医学生や医師の全てが航空医学に習熟する必要性があるわけではなく,したがって全ての大学医学部が航空医学教育を行っていくべきとは必ずしも考えていない。しかし,幾つかの大学がそれぞれ独自に航空医学教育を充実させ,個性や特色を発揮していくことができれば,航空医学の普及のためにも,医学部での教育の活性化のためにも,価値ある取り組みになると考えられ,その際に,今回報告した授業形式を取り入れることも有効と思われた。


まとめ
航空医学教育の一例として,日本大学医学部の特徴的な授業形式(PMP-CC)による授業を紹介した。授業は例年,航空機内急病人発生時を題材とした劇や,「医師として乗り合わせたら名乗り出ますか?」という問いかけに対するディベート,さらに航空会社の現場で活躍中のゲストからの講義やコメントなどの工夫を凝らした構成の上に,教員による医学的ならびに法律的な講義を加えて行われている。その授業の中で,学生に対するアンケートを実施した。アンケート結果は,学生が授業内容に興味を持ち,航空医学を取り巻く諸問題について体験し深く考えるきっかけになるという効果を示すものであった。このような取り組みは,航空医学教育拡大へのきっかけとして他の大学医学部や関係学部の参考となる可能性も高いと考え,報告を行った。
謝辞
本学PMP-CC授業での航空医学教育の実施にあたり,株式会社日本航空インターナショナル健康管理室 加地正伸先生,牧信子先生をはじめとし,JALグループの関係者の皆様には多大なるご協力を賜りました。ここに深く感謝申し上げます。さらに,日本大学医学部社会医学講座法医学部門ならびに衛生学部門の,この授業にご協力頂いた皆様に感謝申し上げます。
尚,本文中では,JALグループの皆様への敬称,敬語を省略させていただきました。
参考文献
| 1) | 安藤秀樹: 航空機内救急患者発生とその対策,宇宙航空環境医学33, 9-20, 1996. |
| 2) | 安藤秀樹,飛鳥田一朗,山本善明: 航空機内救急患者発生と医療品の搭載について,日本医事新報3654, 95-98, 1994. |
| 3) | 飛鳥田一朗,和田 攻: 海外旅行者の航空機内における疾病発生とその対策,日医雑誌125, 781-788, 2001. |
| 4) | 鍵谷俊文,前田宏明,宮島真之: 航空機内の医療器具装備,総合臨床49, 1971-1974, 2000. |
| 5) | 三浦靖彦,福本正勝,津久井一平: 航空機内における医療行為について,治療83, 2071-2076, 2001. |
| 6) | 三好 晉: 機内救急医療行為に関する法的問題,宇宙航空環境医学40, 132, 2003. |
| 7) | 大塚博子,五味秀穂: テレメディシンによる地上支援,宇宙航空環境医学40, 129, 2003. |
| 8) | 大塚祐司: 航空機内での救急医療援助に関する医師の意識調査―よきサマリア人の法は必要か ?―,宇宙航空環境医学41, 57-78, 2004. |
| 9) | 押田茂實,勝又純俊,太田貴裕,立原幸子: 事故事例を劇で再現する安全教育,看護展望28, 283-288, 2003. |
| 10) | 清水喜由: 航空機内におけるドクターコールと医師の責任,日本医事新報4094, 101-102, 2002. |
| 11) | 飛行中の急病人対策,JALグループ CSR報告書2005,株式会社日本航空CSR委員会,東京,pp. 26, 2005. |
| 12) | ANA プレスリリース第03-049号: http://www.ana.co.jp/pr/03-0406/03-049.html |
| 13) | 医学・歯学教育の在り方に関する調査研究協力者会議: モデル・コア・カリキュラム,21世紀における医学・歯学教育の改善方策について―学部教育の再構築のために―【別冊】,東京,2001. |
| 14) | 医事試験制度研究会監修: 平成17年版医師国家資格試験出題基準,株式会社まほろば,東京,2004. |
連絡先: 〒173-8610 板橋区大谷口上町30-1
日本大学医学部社会医学講座
衛生学/宇宙医学部門
西村直子
TEL: 03-3972-8111(Ext. 2267)
E-mail: nnishimu@med.nihon-u.ac.jp